Allergia da contatto: cos’è, sintomi, cause e cosa fare
- Che cos’è l’allergia da contatto e come funziona
- Allergia da contatto e dermatite irritativa: differenze importanti
- Sintomi dell’allergia da contatto: come riconoscerla
- Cause più comuni e sostanze che scatenano la dermatite allergica da contatto
- Dove compare più spesso: mani, viso, piedi e aree “a rischio”
- Diagnosi: come si scopre l’allergene responsabile
- Cosa fare in caso di allergia da contatto: gestione pratica e trattamenti
- Prevenzione: come ridurre il rischio di recidive nella vita quotidiana
- Allergia da contatto nei bambini e negli adolescenti
- Quando consultare un medico
- FAQ su allergia da contatto
cause e cosa fare
La allergia da contatto è un problema molto comune e spesso sottovalutato: la pelle reagisce quando entra in contatto con una sostanza che, per la maggior parte delle persone, è innocua. Il risultato può essere un fastidio leggero oppure un vero e proprio eczema con prurito, rossore e bruciore che tende a ripresentarsi nel tempo, soprattutto se non si identifica il “colpevole”.
Capire se si tratta davvero di dermatite allergica da contatto (e non di semplice irritazione) è importante perché cambia l’approccio: nel caso allergico, infatti, il sistema immunitario “ricorda” l’allergene e può scatenare reazioni anche con esposizioni minime. In questa guida ti accompagniamo passo passo: dai sintomi più tipici alle cause più frequenti, fino ai test diagnostici e alle strategie pratiche per proteggere la pelle nella vita quotidiana.
Che cos’è l’allergia da contatto e come funziona
Con allergia da contatto si intende una reazione immunologica della pelle provocata da un allergene che tocca direttamente l’epidermide. Il meccanismo più comune è una reazione “ritardata”: i sintomi non compaiono subito, ma in genere dopo 12–72 ore dal contatto. Questo dettaglio può confondere, perché spesso si tende a collegare il rossore all’ultimo prodotto usato, mentre l’esposizione responsabile potrebbe essere avvenuta uno o due giorni prima.
La reazione tipica è la dermatite da contatto allergica: l’organismo riconosce una sostanza come “nemica” e attiva una risposta infiammatoria locale. Non significa che la sostanza sia “tossica” in assoluto: significa che per quella persona, in quel momento della vita, è diventata un trigger. È anche il motivo per cui molte persone sviluppano sensibilizzazioni dopo anni di tolleranza, ad esempio con cosmetici, profumi o metalli.
Allergia da contatto e dermatite irritativa: differenze importanti
Nel linguaggio comune si usa spesso “allergia” per indicare qualsiasi reazione cutanea, ma non è sempre corretto. La dermatite irritativa da contatto è un danno diretto della barriera cutanea: saponi aggressivi, solventi o detergenti possono “sgrassare” troppo, seccare e infiammare la pelle anche senza un meccanismo immunologico vero e proprio. L’allergia, invece, richiede una sensibilizzazione: il sistema immunitario impara a riconoscere quell’allergene e reagisce in modo specifico.
Alcuni indizi utili (non diagnostici) per orientarsi:
Tempo di comparsa: nell’allergia può esserci ritardo (anche 1–3 giorni); nell’irritazione spesso la reazione è più rapida dopo l’esposizione.
Quantità necessaria: un irritante di solito deve essere “abbastanza” o ripetuto; un allergene può dare problemi anche a dosi minime.
Distribuzione: la dermatite allergica può estendersi oltre la zona di contatto; l’irritativa tende a restare dove la pelle è stata aggredita.
Recidive: se torna sempre con lo stesso oggetto o prodotto, l’allergia diventa più probabile.
Detto questo, le due condizioni possono anche coesistere: una barriera cutanea fragile (per irritazione o secchezza) facilita la sensibilizzazione allergica. Per chi ha una storia di pelle reattiva o dermatite atopica, questo passaggio è più frequente.
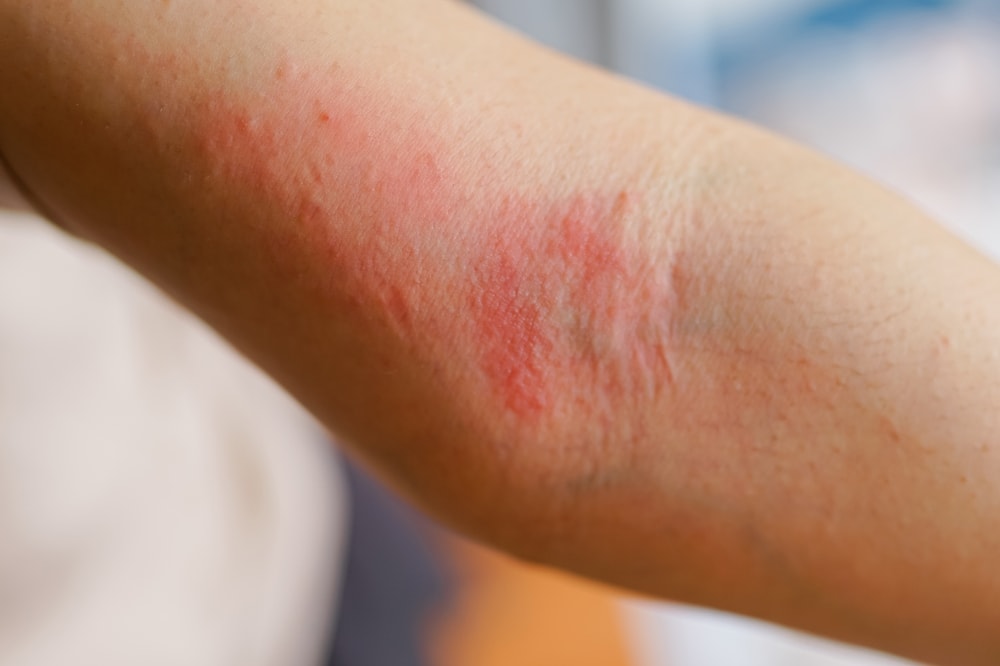
Sintomi dell’allergia da contatto: come riconoscerla
I sintomi dell’allergia da contatto possono essere variabili per intensità e per aspetto, ma di solito coinvolgono le aree esposte (mani, viso, collo, polsi, lobi delle orecchie, ascelle, piedi). In alcuni casi, se l’allergene viene trasferito con le mani, i segni possono comparire anche in zone “secondarie”.
Arrossamento e calore locale: la pelle appare infiammata e può essere sensibile al tatto; spesso è il primo segnale che qualcosa non va.
Prurito: molto comune e talvolta intenso; grattarsi può peggiorare l’irritazione e favorire piccole lesioni.
Gonfiore: soprattutto su palpebre, labbra o aree sottili; può dare una sensazione di tensione cutanea.
Vescicole o piccole bolle: più tipiche delle fasi acute, possono “trasudare” e poi creare crosticine.
Secchezza e desquamazione: nelle forme più croniche la pelle diventa ruvida, screpolata e tende a fissurarsi.
Bruciore o dolore: non sempre presente, ma possibile soprattutto se la barriera cutanea è molto compromessa.
In alcune persone la manifestazione principale è un rash cutaneo persistente che va e viene. Se i sintomi coinvolgono le mani (per esempio in chi usa spesso detergenti, guanti o prodotti chimici) si parla spesso di eczema delle mani: una forma particolarmente fastidiosa perché interferisce con molte attività quotidiane.
Cause più comuni e sostanze che scatenano la dermatite allergica da contatto
Le cause dell’allergia da contatto sono legate a sostanze presenti in oggetti e prodotti di uso comune. A volte l’allergene è evidente (bijoux, tinta per capelli), altre volte è “nascosto” in ingredienti tecnici, conservanti o fragranze. La stessa persona può anche sviluppare più sensibilizzazioni nel tempo.
Metalli: il più noto è il nichel, presente in bigiotteria, bottoni, cerniere, monete, dispositivi e accessori. Se sospetti questo trigger, può esserti utile approfondire l’allergia al nichel.
Profumi e fragranze: contenuti in cosmetici, creme, deodoranti, detergenti, ma anche in prodotti “per la casa”. In etichetta possono comparire come “parfum” o con nomi specifici.
Conservanti: ad esempio isotiazolinoni (in alcuni detergenti e prodotti industriali), formaldeide e rilasciatori di formaldeide, parabeni (oggi meno spesso responsabili rispetto ad altri conservanti, ma comunque possibili).
Cosmetici e make-up: non solo le creme, ma anche fondotinta, smalti, gel unghie, colle per ciglia; le palpebre sono una sede tipica di reazione perché la pelle è sottile.
Guanti e gomma: acceleranti della gomma in guanti (anche da lavoro) o elastici; importante in ambito sanitario e in chi lavora con pulizie e manutenzione.
Tinture per capelli: alcune molecole coloranti (come la para-fenilendiammina) possono dare reazioni anche importanti.
Farmaci per uso locale: alcune creme o pomate possono sensibilizzare (ad esempio certi antibiotici topici o anestetici locali). Questo non significa che siano “sbagliati”, ma che possono non essere adatti a tutti.
Un punto utile: “naturale” non è sinonimo di “ipoallergenico”. Anche estratti vegetali e oli essenziali possono essere sensibilizzanti, soprattutto su una pelle già irritata o su aree delicate.
Dove compare più spesso: mani, viso, piedi e aree “a rischio”
La sede dei sintomi può dare indizi pratici su quale allergene cercare. Per esempio, un eczema ai lobi può suggerire un metallo in orecchini o cuffie; una reazione al polso può collegarsi a cinturini e fibbie; una dermatite ai piedi può dipendere da componenti di scarpe, colle o trattamenti antimicrobici dei materiali. Le mani sono il “punto caldo” perché toccano tutto: detergenti, alimenti, metalli, strumenti di lavoro, smartphone.
Nel viso, palpebre e contorno occhi meritano attenzione: spesso non è il prodotto applicato direttamente sulle palpebre a creare il problema, ma ciò che viene trasferito (smalto, creme mani, profumi, shampoo) o ciò che “volatilizza” (spray profumati). Se ti capita di associare il problema a starnuti o sintomi respiratori, potrebbe coesistere una rinite allergica, ma non è una regola.
Diagnosi: come si scopre l’allergene responsabile
La diagnosi di allergia da contatto si basa su visita, storia clinica e test specifici. Il dermatologo o l’allergologo valutano la distribuzione delle lesioni, i prodotti usati, le esposizioni lavorative e la cronologia dei sintomi. In molti casi la parte più difficile non è “curare il rossore”, ma identificare con precisione la sostanza da evitare.
Patch test: l’esame più utile
Il test di riferimento è il patch test (test epicutaneo). Consiste nell’applicare sulla schiena piccole quantità standardizzate di allergeni, che restano in sede per un certo tempo e vengono letti a più controlli. È diverso dal prick test, usato soprattutto per allergie immediate (ad esempio respiratorie o alimentari). Nel sospetto di dermatite allergica, il patch test è in genere lo strumento più informativo.
È importante eseguire e interpretare il patch test in un contesto clinico: un risultato “positivo” va sempre correlato ai sintomi e alle esposizioni reali. In altre parole, non basta essere sensibilizzati: bisogna capire se quell’allergene è davvero presente nella tua quotidianità e in che modo.
Diario delle esposizioni e “test” fai-da-te: cosa sapere
Tenere un diario (prodotti usati, attività svolte, comparsa dei sintomi) può aiutare tantissimo, soprattutto quando la reazione è intermittente. Invece, i tentativi fai-da-te di applicare prodotti sulla pelle per “vedere che succede” non sono una buona idea: possono peggiorare l’eczema e confondere ulteriormente il quadro. Meglio ragionare con lo specialista su una strategia di esclusione graduale e su test appropriati.
Cosa fare in caso di allergia da contatto: gestione pratica e trattamenti
La gestione dell’allergia da contatto ha due obiettivi: calmare la fase acuta e prevenire le recidive. Il punto chiave è evitare l’allergene, ma spesso serve anche riparare la barriera cutanea e ridurre l’infiammazione in modo controllato. La scelta del trattamento dipende da sede, estensione e severità: per questo è sempre consigliabile una valutazione medica, soprattutto se i sintomi durano da settimane o tornano spesso.
Evitare il contatto: è la misura più efficace. Una volta identificato l’allergene, l’obiettivo è ridurre al minimo l’esposizione diretta e indiretta (ad esempio trasferimento con le mani).
Detersione delicata: usare detergenti non aggressivi e acqua tiepida aiuta a non peggiorare la secchezza; l’eccesso di lavaggi, invece, può mantenere l’infiammazione.
Ripristino della barriera: emollienti e creme barriera (senza profumo, con formulazioni semplici) possono ridurre secchezza e fissurazioni e rendere la pelle più resistente.
Antinfiammatori topici: in alcune fasi il medico può indicare creme a base di corticosteroidi (spesso chiamati “cortisone”) o altre molecole antinfiammatorie non steroidee, con modalità e durata definite per limitare effetti indesiderati. Se vuoi capire meglio come funzionano, puoi approfondire il tema del cortisone.
Antistaminici: non “spengono” l’allergia da contatto, ma talvolta possono aiutare a controllare il prurito e migliorare il sonno, su indicazione medica.
Gestione delle sovrainfezioni: se grattamento e fissure portano a croste giallastre, dolore o essudato, serve un controllo medico perché può essersi aggiunta un’infezione cutanea.
Prenota ora una Visita Allergologica
Cerca la prestazione medica di cui hai bisogno.
Prevenzione: come ridurre il rischio di recidive nella vita quotidiana
La prevenzione dell’allergia da contatto è fatta di piccoli accorgimenti sostenibili, più che di rivoluzioni. L’obiettivo non è “vivere in una bolla”, ma ridurre le esposizioni evitabili e proteggere la pelle nei momenti più a rischio (freddo, stress, lavaggi frequenti, lavori manuali).
Leggere le etichette: imparare a riconoscere i nomi dell’allergene (o dei suoi derivati) è fondamentale, soprattutto per profumi e conservanti.
Semplificare la routine: meno prodotti, meglio scelti. Troppe formulazioni sovrapposte aumentano la probabilità di irritazione e sensibilizzazione.
Proteggere le mani: se lavori con acqua e detergenti, alternare guanti idonei e pause può aiutare; l’importante è evitare materiali che contengano sostanze a cui sei sensibilizzato.
Attenzione a oggetti “insospettabili”: cover del telefono, manici, strumenti di lavoro, fibbie, chiavi, strumenti musicali. La distribuzione della dermatite spesso racconta la vera origine.
Gestire la secchezza: una pelle secca è più vulnerabile. Idratazione costante e detergenza dolce sono una forma concreta di prevenzione.
Se la reazione riguarda cosmetici o profumi, una strategia utile è reintrodurre un prodotto alla volta (dopo la risoluzione), in modo da capire cosa scatena la riacutizzazione. Se invece il problema è legato al lavoro, può essere necessario un confronto strutturato con medico competente e specialista per trovare alternative e protezioni adeguate.
Allergia da contatto nei bambini e negli adolescenti
Anche se si pensa spesso all’allergia da contatto come a un problema dell’adulto, può comparire anche in età pediatrica. Nei bambini, la pelle è più delicata e la barriera cutanea può essere più fragile, soprattutto se c’è una predisposizione eczematosa. Fonti comuni possono essere metalli (orecchini, bottoni), profumi, salviettine profumate, prodotti per il bagno, cerotti e alcuni componenti di scarpe o materiali sportivi.
Nei più piccoli, la diagnosi richiede particolare attenzione perché i sintomi possono sovrapporsi a irritazioni, sudorazione o sfregamento. Se le lesioni sono ricorrenti, localizzate sempre nello stesso punto o non rispondono alle misure di base, una visita specialistica aiuta a evitare mesi di tentativi casuali.
Quando consultare un medico
È consigliabile consultare il medico di base o un dermatologo/allergologo se l’allergia da contatto è sospetta e: i sintomi durano più di 1–2 settimane, tornano spesso, interessano viso/occhi/genitali, si estendono rapidamente, oppure se compaiono dolore intenso, secrezione, febbre o segni di infezione. In questi casi può essere utile programmare una visita e valutare esami come il patch test per identificare l’allergene e impostare una strategia di prevenzione personalizzata.
FAQ su allergia da contatto
Quanto dura un’allergia da contatto?
La fase acuta può durare da pochi giorni a qualche settimana, a seconda di quanto si riesce a evitare l’allergene e di quanto è infiammata la pelle. Se il contatto continua (anche in modo “nascosto”), i sintomi possono diventare cronici o recidivanti.
L’allergia da contatto è contagiosa?
No. La dermatite allergica da contatto non è un’infezione e non si trasmette da persona a persona. Può però sembrare “diffusa” perché l’allergene può essere trasferito con le mani su altre aree del corpo.
Il patch test fa male o è rischioso?
Di solito no: è un test non invasivo. Può provocare prurito o un peggioramento temporaneo localizzato nelle zone positive, proprio perché serve a evidenziare la reazione. È comunque un esame che va fatto e interpretato in ambito medico.
Se è allergia al nichel devo evitare tutti i metalli?
Non necessariamente. Il nichel è uno degli allergeni più comuni, ma non tutti i metalli lo contengono o lo rilasciano nello stesso modo. Dopo una diagnosi, lo specialista può indicare quali materiali sono più compatibili e quali situazioni quotidiane meritano più attenzione.
Posso usare il cortisone in crema quando voglio?
I corticosteroidi topici possono essere molto efficaci nelle fasi acute, ma vanno usati con indicazioni precise (soprattutto su viso e aree delicate) per ridurre il rischio di effetti indesiderati. Se l’eczema torna spesso, è più utile capire e rimuovere la causa che “coprire” i sintomi a ripetizione.
Allergia da contatto e stress sono collegati?
Lo stress non è di per sé un allergene, ma può peggiorare il prurito, aumentare il grattamento e rendere la pelle più vulnerabile. Inoltre può rendere più difficile seguire routine costanti di protezione e idratazione, favorendo le recidive.
AutoreElty
Specializzati in tematiche di salute e benessere, ci impegniamo a fornirvi informazioni precise, aggiornate e facilmente accessibili per aiutarvi a vivere una vita più sana.
Chi siamo?
Elty è composto da un team di esperti in salute pubblica, nutrizionisti, medici e giornalisti scientifici. Uniamo le nostre diverse competenze per portarvi articoli che coprono un'ampia gamma di argomenti, dalla nutrizione alla salute mentale, dalla prevenzione delle malattie agli ultimi ritrovati della medicina.
La nostra missione
La nostra missione è chiarire il complesso mondo della salute e del benessere, rendendolo accessibile a tutti. Crediamo fermamente che un pubblico informato sia un pubblico più sano, e ci impegniamo a mantenervi aggiornati con contenuti affidabili e ben ricercati.
Articoli correlati
Scopri altri articoli per prenderti cura della tua salute...





